 Le diabète est une maladie qui se traduit par un excès chronique de sucre dans le sang, qu’on appelle hyperglycémie.
Le diabète est une maladie qui se traduit par un excès chronique de sucre dans le sang, qu’on appelle hyperglycémie.
Le diabète de type 2 est le plus fréquent. Il apparaît généralement chez l’adulte, quand le corps sécrète moins et utilise mal l’insuline, une hormone qui régule le sucre dans le sang.
Il est le plus souvent associé à un surpoids, à un syndrome métabolique (tour de taille important, hypertension artérielle, dyslipidémie) et à une forte hérédité familiale.
Cette maladie s’installe progressivement, mais il est possible de la prévenir grâce à une alimentation équilibrée et une activité physique régulière.
 Pour diagnostiquer un diabète, on mesure le taux de sucre dans le sang (la glycémie). D’après l’OMS, il y a diabète si :
Pour diagnostiquer un diabète, on mesure le taux de sucre dans le sang (la glycémie). D’après l’OMS, il y a diabète si :
- À jeun (après 10 à 12 heures sans manger) : la glycémie est supérieure ou égale à 1,26 g/l, confirmée par deux tests ;
- À n’importe quel moment de la journée, si vous avez des symptômes comme une forte soif, des urines abondantes ou une perte de poids et que la glycémie est supérieure ou égale à 2 g/l ;
- Deux heures après avoir bu une solution sucrée (test de charge en glucose), après un jeune de 10 à 12 heures : la glycémie est supérieure ou égale à 2 g/l.
La prise en charge non médicamenteuse par des changements du mode de vie :
Ces mesures peuvent être suffisantes au début de la maladie pour contrôler votre glycémie.
Adoptez une alimentation équilibrée en quantité et en qualité, à horaires réguliers. Il n’y a pas d’aliment interdit. Il faut consommer des aliments variés en privilégiant les aliments utiles à la santé et en limitant les aliments riches en sucre, en graisse ou en sel. Il est recommandé de ne pas sauter de repas (évite les fringales qui favorisent le surpoids), de manger des glucides à chaque repas, d’éviter la surconsommation de graisse, d’éviter la consommation excessive d’alcool.

Diminuer les activités sédentaires et augmentez les temps d'activité physique. 30 minutes de marche peuvent faire la différence. Une activité physique modéré réduit de 24 % la survenu de complication de type rétinopathie et néphropathie.
Les médicaments (si les mesures hygiéno-diététiques ne suffisent pas) :
Le traitement médicamenteux est initié quand les changements du mode de vie ne suffisent pas à rééquilibrer la glycémie. Il commence généralement par 1 médicament, puis au fil de l’évolution de la maladie peut évoluer vers 2 voire 3 médicaments et de l’insuline.
Il existe plusieurs familles de médicaments antidiabétiques qui diffèrent par leur mode d’action et leur mode d’administration:
Les traitements oraux :
- Metformine (biguanides) : elle améliore l'action de votre insuline naturelle
- Sulfamides hypoglycémiants, répaglinide, IDPP4 : ils stimulent votre pancréas à produire plus d'insuline
- Inhibiteurs des alpha-glucosidases : ralentissent l'absorption des sucres
Les traitements injectables :
- Analogues du GLP-1 : régulent votre glycémie et peuvent vous aider à perdre du poids
- Inhibiteurs du SGLT2 ou glifozines: éliminent l'excès de sucre par les urines
- Insuline : remplace l’insuline naturelle quand cette sécrétion n’est plus suffisante
- Insuline lente : agit sur 24h pour maintenir une glycémie stable
- Insuline rapide : prise avant les repas pour contrôler les pics de glycémie
- Association des deux : pour un contrôle optimal tout au long de la journée
Les complications aiguës du diabète :
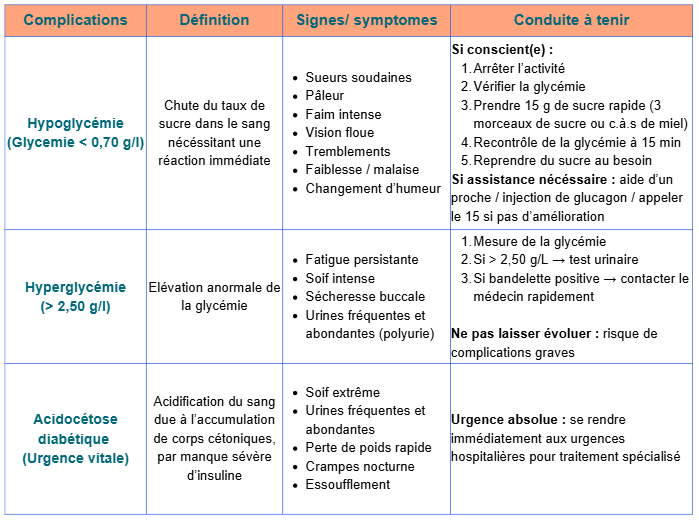
Les complications chroniques du diabète :
L’excès de sucre dans le sang (hyperglycémie) peut, à long terme, entraîner des complications au niveau de divers organes.
Ces complications peuvent évoluer silencieusement et passer inaperçues au début. C’est pour cela que, même si l’on ne ressent rien, il est nécessaire d’effectuer un suivi médical du diabète régulier afin de dépister l’apparition de complications et de limiter leur aggravation.
Complications cardiovasculaires :
L’hyperglycémie peut fragiliser la paroi des artères et favoriser la formation de plaques d’athérome, en particulier au niveau des artères des membres inférieurs, du cœur et du cerveau. Les personnes atteintes de diabète présentent un risque deux à quatre fois plus élevé de développer ces complications, en raison de l’accumulation de dépôts graisseux dans les artères, de l’augmentation de la pression artérielle et de la fragilisation des vaisseaux.
Les complications peuvent être l’artériopathie des membres inférieurs entrainant une mauvaise circulation du sang (douleur à la marche, mauvaise cicatrisation des plaies), la coronaropathie (angine de poitrine, infarctus du myocarde), ou l’accident vasculaire cérébral (AVC).
Complications oculaires :
La rétinopathie diabétique est une affection qui endommage les vaisseaux sanguins de la rétine, entraînant une perte partielle de la vision pouvant évoluer jusqu’à la cécité. Cataracte et glaucome sont également plus fréquents en cas de diabète. Plus d’une personne diabétique sur trois développera un trouble visuel au cours de sa vie.
Complications rénales :
La maladie rénale diabétique endommage les petits vaisseaux sanguins des reins, ce qui altère leur fonctionnement et peut conduire à une insuffisance rénale.
Complications nerveuses :
La neuropathie périphérique est une atteinte des nerfs périphériques, qui transmettent les signaux entre le cerveau, la moelle épinière et le reste du corps. Elle touche le plus souvent les pieds et les jambes, mais peut aussi affecter les bras et les mains. Elle peut entrainer des douleurs sans cause apparente mais aussi une perte de sensibilité (au toucher, à la douleur par exemple).
La neuropathie autonome affecte le système nerveux autonome qui contrôle les fonctions involontaires du corps. C’est-à-dire la partie du système nerveux qui contrôle des fonctions vitales comme la digestion, le rythme cardiaque, la pression artérielle, la respiration, la transpiration ou encore le contrôle de la vessie.
Complications au niveau des pieds :
La combinaison de l’atteinte artérielle et de l’atteinte nerveuse peut entrainer des déformations au niveau des pieds, des plaies, des retards de cicatrisation, des infections, une gangrène. Le diabète est en France la première cause d’amputation non traumatique.
Complications bucco-dentaires :
Les complications bucco-dentaires peuvent toucher les dents, les gencives et l’ensemble de la cavité buccale. Deux signes fréquents sont à surveiller :
- Gingivite : inflammation des gencives se manifestant par un gonflement, une sensibilité accrue ou des saignements.
- Parodontite : si la gingivite n’est pas traitée, elle peut évoluer en parodontite, une infection plus grave pouvant entraîner la destruction de l’os et des tissus qui maintiennent les dents en place.
Complications au niveau du foie :
Le diabète favorise l’accumulation de graisse dans le foie (stéatose hépatique), entrainant un risque d’évolution vers une cirrhose.
Dépression et trouble anxieux :
La prévalence de ces deux pathologies est 2 à 4 fois plus importante chez les personnes atteintes de diabète que dans la population générale.
Syndrome d'apnée du sommeil :
Le syndrome d’apnées du sommeil est un trouble dans lequel la respiration s’arrête plusieurs fois pendant le sommeil. Cela se produit parce que la gorge se ferme temporairement, empêchant l’air de circuler normalement. 58% des personnes souffrant de diabète présentent un trouble respiratoire du sommeil
